Prosjektbeskrivelse
Her legger vi inn dokumenter knyttet til Helserom Helgeland. Denne siden er under utvikling.
2.1 Innovasjonen
Visjonen for dette prosjektet er å organisere helsetjenester på en ny måte som sørger for at pasienter får et likeverdig helsetilbud uavhengig om de bor i et øysamfunn i havgapet eller et steinkast fra et kommunesenter eller et universitetssykehus.
Helsehjelpen skal komme til innbyggerne på øysamfunn og i utkantstrøk ved hjelp av teknologi, faglig støtte, kompetanseoverføring og kommunikasjon – i stedet for at innbyggerne trenger å reise langt for å komme til helsehjelpen.
Innovasjonen i prosjektet Helserom Helgeland ligger ikke først og fremst i å utvikle ny teknologi, men snarere å utvikle en avansert og bærekraftig tjenestemodell som ivaretar samhandling på tvers, skaper en fleksibel og kvalitetsbærende organiseringsform og setter eksisterende teknologi sammen på nye måter som sikrer en helhetlig helsetjeneste tilrettelagt for flere pasientgrupper.
Innovasjonen representerer et betydelig potensial for verdiskaping for pasientene, helsetjenesten og samfunnet. Løsningen vil være overførbar nasjonalt og internasjonalt.
2.1.1 Innovasjonsideen
- 1. Den legger opp til en tjenestemodell med tett samhandling mellom flere aktører (pasienter, pårørende, primær- og spesialisthelsetjenesten m.fl.). Eksisterende tilbud både nasjonalt og internasjonalt er oftest enten kommunale eller knyttet til spesialisthelsetjenesten.
- 2. Helserommet og tilbudet i hjemmet skal være fleksibelt slik at innholdet (kompetanse og utstyr) tilpasses innbyggernes behov og endringer i behov. Modellen vil innebære en bedre koordinering og utnyttelse av tilgjengelige helseressurser og tilpasning til de faktiske behovene for helsehjelp.
- 3. Tjenestemodellen retter seg mot alle innbyggerne i en kommune. Mange av de eksisterende løsningene retter seg mot enkelte pasientgrupper som for eksempel KOLS, diabetes og psykisk helse. Utfordringene med lange reiseavstander og spredt helsefaglig kompetanse rammer imidlertid hele lokalsamfunn.
2.2.1 FoU-mål
3.2 Nyttiggjøring av resultater
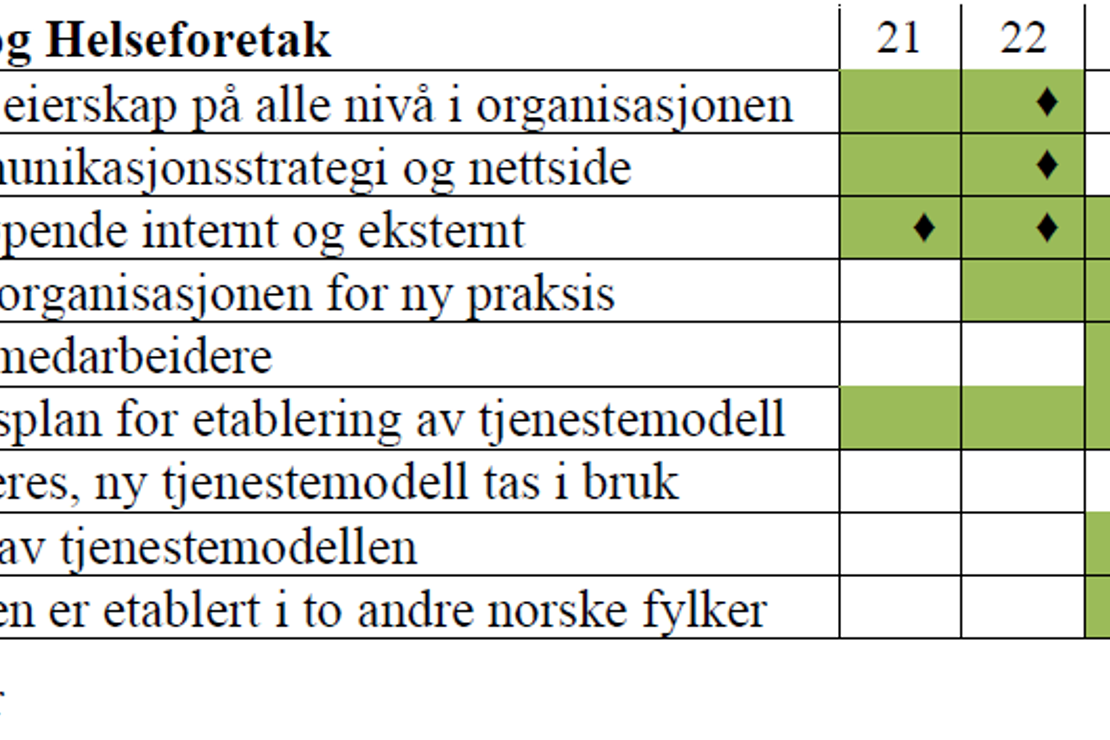
Kommunene Brønnøy, Dønna, Rødøy og Helgelandssykehuset vil parallelt med FoU-prosjektet sette av egne ressurser og jobbe målrettet og tett sammen mot realisering, implementering og spredning av den nye tjenestemodellen. Realiseringsarbeidet vil være tett koplet opp mot den nasjonale satsingen på arbeidsdeling i helsefellesskap og på avstandsoppfølging. Resultater fra disse satsningene, og fra den summative evaluering av tjenestemodellen vil påvirke valgene som gjøres i forhold til videre implementering. Kommunene og Helgelandssykehuset peker på tre sentrale aksjoner knyttet til realisering:
1) Forankring og ledelse: sikre at prosjektet er godt kjent og anerkjent i alle deler av organisasjonen
2) Organisasjonsutvikling: forberede ledere og medarbeiderne på hvordan "jobbe på nye måter", teknologistøtte etc og
3): Økonomisk handlingsrom: hva krever det av investeringer, folk, ekstern assistanse etc. Mer detaljert vil dette kunne være: